ಪರಿವಿಡಿ
ಅಲ್ಟ್ರಾಸೌಂಡ್ ಡೇಟಿಂಗ್: 1 ನೇ ಅಲ್ಟ್ರಾಸೌಂಡ್
ಮಗುವಿನೊಂದಿಗೆ ಮೊದಲ "ಸಭೆ", ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಭವಿಷ್ಯದ ಪೋಷಕರಿಂದ ಕುತೂಹಲದಿಂದ ಕಾಯುತ್ತಿದೆ. ಡೇಟಿಂಗ್ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಎಂದೂ ಕರೆಯುತ್ತಾರೆ, ಇದು ಪ್ರಸೂತಿಗೆ ಸಹ ಮುಖ್ಯವಾಗಿದೆ.
ಮೊದಲ ಅಲ್ಟ್ರಾಸೌಂಡ್: ಅದು ಯಾವಾಗ ನಡೆಯುತ್ತದೆ?
ಮೊದಲ ಗರ್ಭಧಾರಣೆಯ ಅಲ್ಟ್ರಾಸೌಂಡ್ 11 WA ಮತ್ತು 13 WA + 6 ದಿನಗಳ ನಡುವೆ ನಡೆಯುತ್ತದೆ. ಇದು ಕಡ್ಡಾಯವಲ್ಲ ಆದರೆ ನಿರೀಕ್ಷಿತ ತಾಯಂದಿರಿಗೆ ವ್ಯವಸ್ಥಿತವಾಗಿ ನೀಡಲಾಗುವ 3 ಅಲ್ಟ್ರಾಸೌಂಡ್ಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ ಮತ್ತು ಹೆಚ್ಚು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ (HAS ಶಿಫಾರಸುಗಳು) (1).
ಅಲ್ಟ್ರಾಸೌಂಡ್ ಕೋರ್ಸ್
ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಕಿಬ್ಬೊಟ್ಟೆಯ ಮಾರ್ಗದ ಮೂಲಕ ಮಾಡಲಾಗುತ್ತದೆ. ವೈದ್ಯರು ಚಿತ್ರದ ಗುಣಮಟ್ಟವನ್ನು ಸುಧಾರಿಸುವ ಸಲುವಾಗಿ ಜೆಲ್ ಮಾಡಿದ ನೀರಿನಿಂದ ತಾಯಿಯ ಹೊಟ್ಟೆಯನ್ನು ಲೇಪಿಸುತ್ತಾರೆ, ನಂತರ ಹೊಟ್ಟೆಯ ಮೇಲೆ ತನಿಖೆಯನ್ನು ಚಲಿಸುತ್ತಾರೆ. ಗುಣಮಟ್ಟದ ಪರಿಶೋಧನೆಯನ್ನು ಪಡೆಯಲು ಹೆಚ್ಚು ವಿರಳವಾಗಿ ಮತ್ತು ಅಗತ್ಯವಿದ್ದರೆ, ಯೋನಿ ಮಾರ್ಗವನ್ನು ಬಳಸಬಹುದು.
ಅಲ್ಟ್ರಾಸೌಂಡ್ ನಿಮಗೆ ಪೂರ್ಣ ಮೂತ್ರಕೋಶವನ್ನು ಹೊಂದಲು ಅಗತ್ಯವಿಲ್ಲ. ಪರೀಕ್ಷೆಯು ನೋವುರಹಿತವಾಗಿರುತ್ತದೆ ಮತ್ತು ಅಲ್ಟ್ರಾಸೌಂಡ್ ಬಳಕೆಯು ಭ್ರೂಣಕ್ಕೆ ಸುರಕ್ಷಿತವಾಗಿದೆ. ಅಲ್ಟ್ರಾಸೌಂಡ್ ದಿನದಂದು ಹೊಟ್ಟೆಯ ಮೇಲೆ ಕೆನೆ ಹಾಕದಂತೆ ಸಲಹೆ ನೀಡಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಇದು ಅಲ್ಟ್ರಾಸೌಂಡ್ನ ಪ್ರಸರಣವನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ.
ಇದನ್ನು ಡೇಟಿಂಗ್ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಎಂದು ಏಕೆ ಕರೆಯುತ್ತಾರೆ?
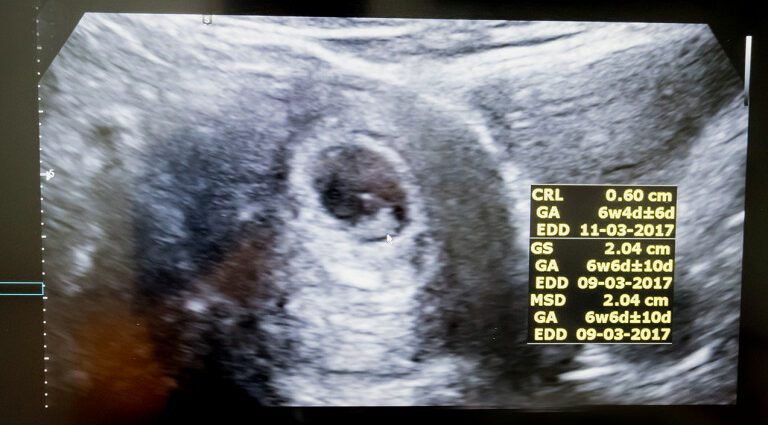
ಈ ಮೊದಲ ಅಲ್ಟ್ರಾಸೌಂಡ್ನ ಉದ್ದೇಶವೆಂದರೆ ಗರ್ಭಾವಸ್ಥೆಯ ವಯಸ್ಸನ್ನು ನಿರ್ಣಯಿಸುವುದು ಮತ್ತು ಕೊನೆಯ ಅವಧಿಯ ಪ್ರಾರಂಭದ ದಿನಾಂಕದ ಆಧಾರದ ಮೇಲೆ ಲೆಕ್ಕಾಚಾರಕ್ಕಿಂತ ಹೆಚ್ಚು ನಿಖರವಾಗಿ ಗರ್ಭಧಾರಣೆಯ ದಿನಾಂಕವನ್ನು ನಿರ್ಣಯಿಸುವುದು. ಇದಕ್ಕಾಗಿ, ವೈದ್ಯರು ಬಯೋಮೆಟ್ರಿಯನ್ನು ಮಾಡುತ್ತಾರೆ. ಇದು ಕ್ರಾನಿಯೊ-ಕಾಡಿಯಲ್ ಉದ್ದವನ್ನು (CRL) ಅಳೆಯುತ್ತದೆ, ಅಂದರೆ ಭ್ರೂಣದ ತಲೆ ಮತ್ತು ಪೃಷ್ಠದ ನಡುವಿನ ಉದ್ದವನ್ನು ಹೇಳುತ್ತದೆ, ನಂತರ ಫಲಿತಾಂಶವನ್ನು ರಾಬಿನ್ಸನ್ ಸೂತ್ರದ ಪ್ರಕಾರ ಸ್ಥಾಪಿಸಲಾದ ಉಲ್ಲೇಖ ಕರ್ವ್ನೊಂದಿಗೆ ಹೋಲಿಸುತ್ತದೆ (ಗರ್ಭಧಾರಣೆಯ ವಯಸ್ಸು = 8,052 √ × (LCC ) +23,73).
ಈ ಮಾಪನವು 95% ಪ್ರಕರಣಗಳಲ್ಲಿ (2) ಪ್ಲಸ್ ಅಥವಾ ಮೈನಸ್ ಐದು ದಿನಗಳ ನಿಖರತೆಯೊಂದಿಗೆ ಗರ್ಭಧಾರಣೆಯ (ಡಿಡಿಜಿ) ದಿನಾಂಕವನ್ನು ಅಂದಾಜು ಮಾಡಲು ಸಾಧ್ಯವಾಗಿಸುತ್ತದೆ. ಈ DDG ಪ್ರತಿಯಾಗಿ ಅಂತಿಮ ದಿನಾಂಕವನ್ನು (APD) ದೃಢೀಕರಿಸಲು ಅಥವಾ ಸರಿಪಡಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
1 ನೇ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಸಮಯದಲ್ಲಿ ಭ್ರೂಣ
ಗರ್ಭಾವಸ್ಥೆಯ ಈ ಹಂತದಲ್ಲಿ, ಗರ್ಭಾಶಯವು ಇನ್ನೂ ದೊಡ್ಡದಾಗಿಲ್ಲ, ಆದರೆ ಒಳಗೆ, ಭ್ರೂಣವು ಈಗಾಗಲೇ ಚೆನ್ನಾಗಿ ಅಭಿವೃದ್ಧಿಗೊಂಡಿದೆ. ಇದು ತಲೆಯಿಂದ ಪೃಷ್ಠದವರೆಗೆ 5 ರಿಂದ 6 ಸೆಂ.ಮೀ. ಅಥವಾ ಸುಮಾರು 12 ಸೆಂ.ಮೀ ನಿಂತಿದೆ ಮತ್ತು ಅದರ ತಲೆಯು ಸುಮಾರು 2 ಸೆಂ.ಮೀ ವ್ಯಾಸವನ್ನು ಹೊಂದಿದೆ (3).
ಈ ಮೊದಲ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಹಲವಾರು ಇತರ ನಿಯತಾಂಕಗಳನ್ನು ಪರಿಶೀಲಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿದೆ:
- ಭ್ರೂಣಗಳ ಸಂಖ್ಯೆ. ಇದು ಅವಳಿ ಗರ್ಭಧಾರಣೆಯಾಗಿದ್ದರೆ, ಇದು ಏಕವರ್ಣದ ಅವಳಿ ಗರ್ಭಧಾರಣೆಯೇ (ಎರಡೂ ಭ್ರೂಣಗಳಿಗೆ ಒಂದೇ ಜರಾಯು) ಅಥವಾ ಬೈಕೋರಿಯಲ್ (ಪ್ರತಿ ಭ್ರೂಣಕ್ಕೆ ಒಂದು ಜರಾಯು) ಎಂಬುದನ್ನು ವೈದ್ಯರು ನಿರ್ಧರಿಸುತ್ತಾರೆ. ಕೊರಿಯಾನಿಸಿಟಿಯ ಈ ರೋಗನಿರ್ಣಯವು ಬಹಳ ಮುಖ್ಯವಾಗಿದೆ ಏಕೆಂದರೆ ಇದು ತೊಡಕುಗಳ ವಿಷಯದಲ್ಲಿ ಗಮನಾರ್ಹ ವ್ಯತ್ಯಾಸಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಆದ್ದರಿಂದ ಗರ್ಭಧಾರಣೆಯ ಅನುಸರಣೆಯ ವಿಧಾನಗಳು;
- ಭ್ರೂಣದ ಚೈತನ್ಯ: ಗರ್ಭಾವಸ್ಥೆಯ ಈ ಹಂತದಲ್ಲಿ, ಮಗು ಚಲಿಸುತ್ತಿದೆ ಆದರೆ ಭವಿಷ್ಯದ ತಾಯಿಯು ಅದನ್ನು ಅನುಭವಿಸುವುದಿಲ್ಲ. ಅವನು ಅಲೆಗಳು, ಅನೈಚ್ಛಿಕವಾಗಿ, ತೋಳು ಮತ್ತು ಕಾಲು, ಹಿಗ್ಗಿಸುತ್ತಾನೆ, ಚೆಂಡಿನೊಳಗೆ ಸುರುಳಿಯಾಗುತ್ತಾನೆ, ಇದ್ದಕ್ಕಿದ್ದಂತೆ ವಿಶ್ರಾಂತಿ ಪಡೆಯುತ್ತಾನೆ, ಜಿಗಿಯುತ್ತಾನೆ. ಅವನ ಹೃದಯ ಬಡಿತ, ಅತ್ಯಂತ ವೇಗವಾಗಿ (160 ರಿಂದ 170 ಬೀಟ್ಸ್ / ನಿಮಿಷ), ಡಾಪ್ಲರ್ ಅಲ್ಟ್ರಾಸೌಂಡ್ನಲ್ಲಿ ಕೇಳಬಹುದು.
- ರೂಪವಿಜ್ಞಾನ: ವೈದ್ಯರು ಎಲ್ಲಾ ನಾಲ್ಕು ಅಂಗಗಳು, ಹೊಟ್ಟೆ, ಗಾಳಿಗುಳ್ಳೆಯ ಉಪಸ್ಥಿತಿಯನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳುತ್ತಾರೆ ಮತ್ತು ಸೆಫಾಲಿಕ್ ಬಾಹ್ಯರೇಖೆಗಳು ಮತ್ತು ಕಿಬ್ಬೊಟ್ಟೆಯ ಗೋಡೆಯನ್ನು ಪರಿಶೀಲಿಸುತ್ತಾರೆ. ಮತ್ತೊಂದೆಡೆ, ಸಂಭವನೀಯ ರೂಪವಿಜ್ಞಾನದ ವಿರೂಪತೆಯನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಇದು ಇನ್ನೂ ತುಂಬಾ ಹೆಚ್ಚು. ಇದು ಎರಡನೇ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಆಗಿರುತ್ತದೆ, ಇದನ್ನು ರೂಪವಿಜ್ಞಾನ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ;
- ಆಮ್ನಿಯೋಟಿಕ್ ದ್ರವದ ಪ್ರಮಾಣ ಮತ್ತು ಟ್ರೋಫೋಬ್ಲಾಸ್ಟ್ನ ಉಪಸ್ಥಿತಿ;
- ನುಚಲ್ ಅರೆಪಾರದರ್ಶಕತೆ (ಸಿಎನ್) ಮಾಪನ: ಡೌನ್ಸ್ ಸಿಂಡ್ರೋಮ್ಗೆ ಸಂಯೋಜಿತ ಸ್ಕ್ರೀನಿಂಗ್ನ ಭಾಗವಾಗಿ (ಕಡ್ಡಾಯವಲ್ಲ ಆದರೆ ವ್ಯವಸ್ಥಿತವಾಗಿ ನೀಡಲಾಗುತ್ತದೆ), ವೈದ್ಯರು ನ್ಯೂಕಲ್ ಅರೆಪಾರದರ್ಶಕತೆಯನ್ನು ಅಳೆಯುತ್ತಾರೆ, ಭ್ರೂಣದ ಕುತ್ತಿಗೆಯ ಹಿಂದೆ ದ್ರವದಿಂದ ತುಂಬಿದ ಉತ್ತಮವಾದ ಗೊರಕೆ. ಸೀರಮ್ ಮಾರ್ಕರ್ ಅಸ್ಸೇ (PAPP-A ಮತ್ತು ಉಚಿತ ಬೀಟಾ-hCG) ಮತ್ತು ತಾಯಿಯ ವಯಸ್ಸಿನ ಫಲಿತಾಂಶಗಳೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಟ್ಟ ಈ ಮಾಪನವು ಕ್ರೋಮೋಸೋಮಲ್ ಅಸಹಜತೆಗಳ "ಸಂಯೋಜಿತ ಅಪಾಯ" (ಮತ್ತು ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡಲು ಅಲ್ಲ) ಅನ್ನು ಲೆಕ್ಕಾಚಾರ ಮಾಡಲು ಸಾಧ್ಯವಾಗಿಸುತ್ತದೆ.
ಮಗುವಿನ ಲೈಂಗಿಕತೆಗೆ ಸಂಬಂಧಿಸಿದಂತೆ, ಈ ಹಂತದಲ್ಲಿ ಜನನಾಂಗದ ಟ್ಯೂಬರ್ಕಲ್, ಅಂದರೆ ಭವಿಷ್ಯದ ಶಿಶ್ನ ಅಥವಾ ಭವಿಷ್ಯದ ಚಂದ್ರನಾಡಿ ಆಗುವ ರಚನೆಯು ಇನ್ನೂ ಪ್ರತ್ಯೇಕಿಸಲ್ಪಟ್ಟಿಲ್ಲ ಮತ್ತು ಕೇವಲ 1 ರಿಂದ 2 ಮಿಮೀ ಅಳತೆಯನ್ನು ಹೊಂದಿದೆ. ಮಗುವು ಉತ್ತಮ ಸ್ಥಾನದಲ್ಲಿದ್ದರೆ, 12 ವಾರಗಳ ನಂತರ ಅಲ್ಟ್ರಾಸೌಂಡ್ ನಡೆಸಿದರೆ ಮತ್ತು ವೈದ್ಯರು ಅನುಭವವನ್ನು ಹೊಂದಿದ್ದರೆ, ಜನನಾಂಗದ ಟ್ಯೂಬರ್ಕಲ್ನ ದೃಷ್ಟಿಕೋನಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಮಗುವಿನ ಲೈಂಗಿಕತೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಸಾಧ್ಯವಿದೆ. ಇದು ದೇಹದ ಅಕ್ಷಕ್ಕೆ ಲಂಬವಾಗಿದ್ದರೆ, ಅದು ಹುಡುಗ; ಇದು ಸಮಾನಾಂತರವಾಗಿದ್ದರೆ, ಹುಡುಗಿ. ಆದರೆ ಹುಷಾರಾಗಿರು: ಈ ಭವಿಷ್ಯವು ದೋಷದ ಅಂಚು ಹೊಂದಿದೆ. ಉತ್ತಮ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ, ಇದು ಕೇವಲ 80% ವಿಶ್ವಾಸಾರ್ಹವಾಗಿದೆ (4). ಆದ್ದರಿಂದ ವೈದ್ಯರು ಸಾಮಾನ್ಯವಾಗಿ ಮಗುವಿನ ಲೈಂಗಿಕತೆಯನ್ನು ಭವಿಷ್ಯದ ಪೋಷಕರಿಗೆ ತಿಳಿಸಲು ಎರಡನೇ ಅಲ್ಟ್ರಾಸೌಂಡ್ಗಾಗಿ ಕಾಯಲು ಬಯಸುತ್ತಾರೆ.
1 ನೇ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಬಹಿರಂಗಪಡಿಸುವ ಸಮಸ್ಯೆಗಳು
- ಗರ್ಭಪಾತ : ಭ್ರೂಣದ ಚೀಲವಿದೆ ಆದರೆ ಯಾವುದೇ ಹೃದಯ ಚಟುವಟಿಕೆ ಇಲ್ಲ ಮತ್ತು ಭ್ರೂಣದ ಅಳತೆಗಳು ಸಾಮಾನ್ಯಕ್ಕಿಂತ ಕಡಿಮೆಯಾಗಿದೆ. ಕೆಲವೊಮ್ಮೆ ಇದು "ಸ್ಪಷ್ಟ ಮೊಟ್ಟೆ": ಗರ್ಭಾವಸ್ಥೆಯ ಚೀಲವು ಪೊರೆಗಳು ಮತ್ತು ಭವಿಷ್ಯದ ಜರಾಯುವನ್ನು ಹೊಂದಿರುತ್ತದೆ, ಆದರೆ ಯಾವುದೇ ಭ್ರೂಣವಿಲ್ಲ. ಗರ್ಭಾವಸ್ಥೆಯು ಕೊನೆಗೊಂಡಿತು ಮತ್ತು ಭ್ರೂಣವು ಬೆಳವಣಿಗೆಯಾಗಲಿಲ್ಲ. ಗರ್ಭಪಾತದ ಸಂದರ್ಭದಲ್ಲಿ, ಗರ್ಭಾವಸ್ಥೆಯ ಚೀಲವು ಸ್ವಯಂಪ್ರೇರಿತವಾಗಿ ತೆರವುಗೊಳ್ಳಬಹುದು, ಆದರೆ ಕೆಲವೊಮ್ಮೆ ಅದು ಅಲ್ಲ ಅಥವಾ ಅಪೂರ್ಣವಾಗಿರುತ್ತದೆ. ನಂತರ ಸಂಕೋಚನಗಳನ್ನು ಉಂಟುಮಾಡಲು ಮತ್ತು ಭ್ರೂಣದ ಸಂಪೂರ್ಣ ಬೇರ್ಪಡುವಿಕೆಯನ್ನು ಉತ್ತೇಜಿಸಲು ಔಷಧಿಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ವೈಫಲ್ಯದ ಸಂದರ್ಭದಲ್ಲಿ, ಆಕಾಂಕ್ಷೆ (ಕ್ಯುರೆಟ್ಟೇಜ್) ಮೂಲಕ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಕೈಗೊಳ್ಳಲಾಗುತ್ತದೆ. ಎಲ್ಲಾ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಗರ್ಭಾವಸ್ಥೆಯ ಉತ್ಪನ್ನದ ಸಂಪೂರ್ಣ ಸ್ಥಳಾಂತರಿಸುವಿಕೆಯನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ನಿಕಟ ಮೇಲ್ವಿಚಾರಣೆ ಅಗತ್ಯ;
- ಅಪಸ್ಥಾನೀಯ ಗರ್ಭಧಾರಣೆ (GEU) ಅಥವಾ ಅಪಸ್ಥಾನೀಯ: ಮೊಟ್ಟೆಯು ಗರ್ಭಾಶಯದಲ್ಲಿ ಅಳವಡಿಸಲಿಲ್ಲ ಆದರೆ ವಲಸೆ ಅಥವಾ ಇಂಪ್ಲಾಂಟೇಶನ್ ಅಸ್ವಸ್ಥತೆಯ ಕಾರಣದಿಂದಾಗಿ ಪ್ರೋಬೊಸಿಸ್ನಲ್ಲಿ. GEU ಸಾಮಾನ್ಯವಾಗಿ ಪಾರ್ಶ್ವದ ಕೆಳಭಾಗದ ಹೊಟ್ಟೆ ನೋವು ಮತ್ತು ರಕ್ತಸ್ರಾವದೊಂದಿಗೆ ಪ್ರಗತಿಯ ಆರಂಭದಲ್ಲಿ ಪ್ರಕಟವಾಗುತ್ತದೆ, ಆದರೆ ಕೆಲವೊಮ್ಮೆ ಇದು ಮೊದಲ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಸಮಯದಲ್ಲಿ ಪ್ರಾಸಂಗಿಕವಾಗಿ ಪತ್ತೆಯಾಗುತ್ತದೆ. GEU ಸ್ವಯಂಪ್ರೇರಿತ ಹೊರಹಾಕುವಿಕೆ, ನಿಶ್ಚಲತೆ ಅಥವಾ ಬೆಳವಣಿಗೆಗೆ ಪ್ರಗತಿ ಹೊಂದಬಹುದು, ಇದು ಟ್ಯೂಬ್ ಅನ್ನು ಹಾನಿಗೊಳಿಸಬಹುದಾದ ಗರ್ಭಾವಸ್ಥೆಯ ಚೀಲದ ಛಿದ್ರದ ಅಪಾಯದೊಂದಿಗೆ. ಬೀಟಾ-ಎಚ್ಸಿಜಿ ಹಾರ್ಮೋನ್, ಕ್ಲಿನಿಕಲ್ ಪರೀಕ್ಷೆಗಳು ಮತ್ತು ಅಲ್ಟ್ರಾಸೌಂಡ್ಗಳನ್ನು ಪರೀಕ್ಷಿಸಲು ರಕ್ತ ಪರೀಕ್ಷೆಗಳೊಂದಿಗೆ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು GEU ನ ವಿಕಾಸವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಲು ಸಾಧ್ಯವಾಗಿಸುತ್ತದೆ. ಇದು ಮುಂದುವರಿದ ಹಂತದಲ್ಲಿಲ್ಲದಿದ್ದರೆ, ಗರ್ಭಾವಸ್ಥೆಯ ಚೀಲವನ್ನು ಹೊರಹಾಕಲು ಮೆಥೊಟ್ರೆಕ್ಸೇಟ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಸಾಕಾಗುತ್ತದೆ. ಇದು ಮುಂದುವರಿದರೆ, ಲ್ಯಾಪರೊಸ್ಕೋಪಿ ಮೂಲಕ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಗರ್ಭಾವಸ್ಥೆಯ ಚೀಲವನ್ನು ತೆಗೆದುಹಾಕಲು ನಡೆಸಲಾಗುತ್ತದೆ, ಮತ್ತು ಕೆಲವೊಮ್ಮೆ ಟ್ಯೂಬ್ ಹಾನಿಗೊಳಗಾಗಿದ್ದರೆ;
- ಸಾಮಾನ್ಯ ನುಚಲ್ ಅರೆಪಾರದರ್ಶಕತೆಗಿಂತ ಉತ್ತಮವಾಗಿದೆ ಟ್ರೈಸೊಮಿ 21 ರೊಂದಿಗಿನ ಶಿಶುಗಳಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ, ಆದರೆ ಈ ಅಳತೆಯನ್ನು ತಾಯಿಯ ವಯಸ್ಸು ಮತ್ತು ಸೀರಮ್ ಮಾರ್ಕರ್ಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ಟ್ರೈಸೊಮಿ 21 ಗಾಗಿ ಸಂಯೋಜಿತ ಸ್ಕ್ರೀನಿಂಗ್ನಲ್ಲಿ ಸೇರಿಸಬೇಕು. 1/250 ಕ್ಕಿಂತ ಹೆಚ್ಚಿನ ಸಂಯೋಜಿತ ಅಂತಿಮ ಫಲಿತಾಂಶದ ಸಂದರ್ಭದಲ್ಲಿ, ಟ್ರೋಫೋಬ್ಲಾಸ್ಟ್ ಬಯಾಪ್ಸಿ ಅಥವಾ ಆಮ್ನಿಯೊಸೆಂಟೆಸಿಸ್ ಮೂಲಕ ಕ್ಯಾರಿಯೋಟೈಪ್ ಅನ್ನು ಸ್ಥಾಪಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ.